一、简要病史:
患者刘某,住院号,98792,女,37岁,主因“发现血糖高10余年,头晕、乏力3天”入院,患者于10余年前诊断为“2型糖尿病”,给予皮下注射“门冬胰岛素、胰岛素N注射液”控制血糖,1年前于运城市A医院调整为口服“阿卡波糖片”联合睡前皮下注射中效胰岛素控制血糖;半年前因双眼视物模糊入住我院,诊断为“2型糖尿病、糖尿病周围神经病变、糖尿病心脏神经病变 体位性低血压、糖尿病周围动脉疾病(斑块形成)、糖尿病视网膜病变光凝术后、双眼玻璃体积血、糖尿病肾病IV期”调整为“盐酸吡格列酮分散片30mg 1次/日、磷酸西格列汀片100mg 1次/日、盐酸二甲双胍片0.5g 3次/日、伏格列波糖分散片0.2mg 3次/日、瑞格列奈片1.5mg早、午餐前、2mg晚餐前”联合皮下注射“胰岛素N注射液22u”控制血糖,血糖达标后出院。院外自行调整为口服“磷酸西格列汀片100mg 1次/日、瑞格列奈片2mg 3次/日”联合睡前皮下注射“胰岛素N注射液35u”控制血糖,监测血糖控制欠佳,加量“瑞格列奈片4mg 3次/日”,监测空腹血糖17-18mmol/L。3天前无诱因出现头晕、乏力,立位时头晕加重,为进一步诊治入住我院内三科。
婚育史:2000年结婚,因不孕在当地医院诊治。2008年发现血糖高,控制达标后怀孕,孕5月时出血在当地诊所引产。2009年孕4月余时自动流产,之后有2次怀孕均在3月时流产。
家族史:姐弟4人,有1妹妹患糖尿病已去世。其妹妹结婚后5年才怀孕,生1女患先天性心脏病,3月时夭折。其母亲患高血压。
体格检查:卧位血压102/76mmHg,立位血压87/56mmHg,体重指数18.0kg/m2,有多毛及双肘关节外侧皮肤发黑。
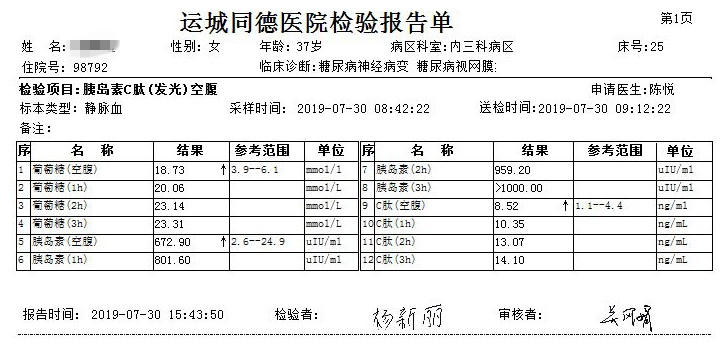
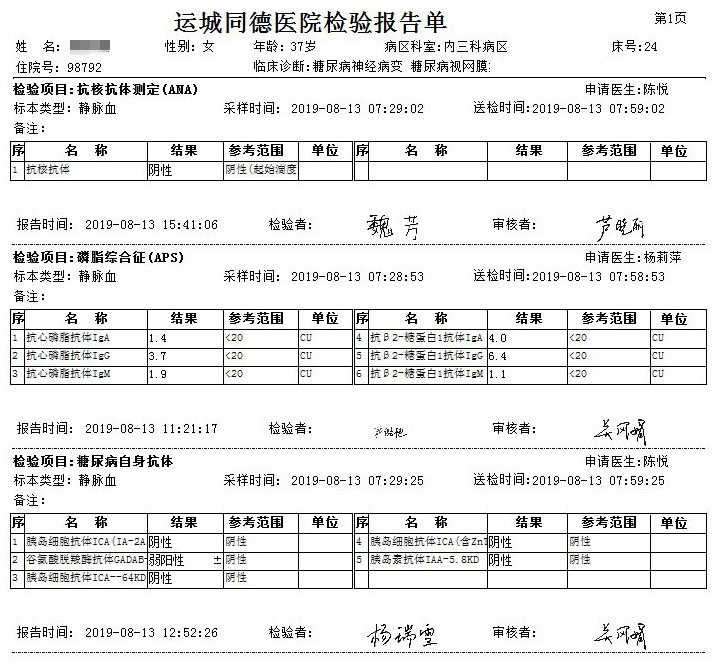
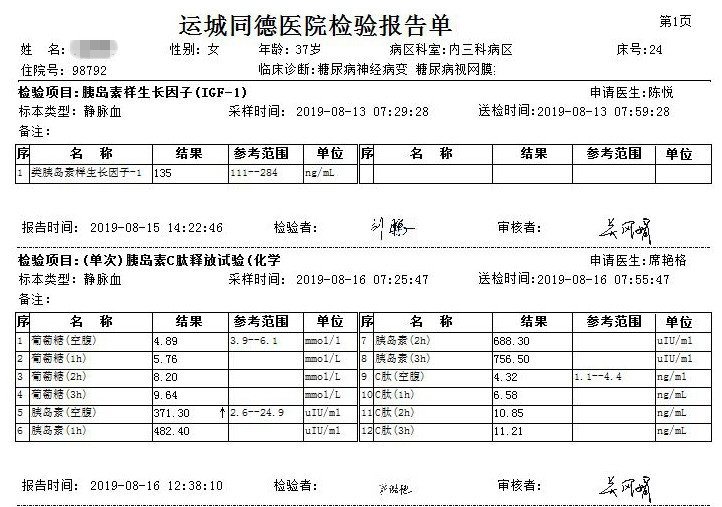
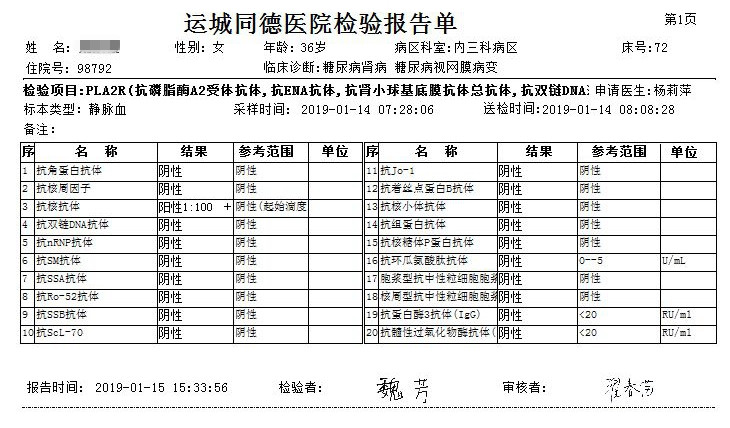
辅助检查: AKA、APF、A-CCP、ANCA、抗dsDNA抗体、抗GBM抗体、PLA2R抗体、抗ENA抗体、ANA均阴性。IAA:阴性,GAD-Ab:弱阳性,ICA:阴性。肾早损系列:尿微量白蛋白/尿肌酐476.3mg/g;24小时尿蛋白0.24g、0.18g。IGF:135ng/ml(111-284ng/ml),正常。眼底检查:双眼糖尿病视网膜病变光凝术后,双眼玻璃体切除术后,右眼硅油眼,双眼人工晶体眼;性腺六项正常。
▼ 相关检查:
二、病例特点:
1、患者青年女性,糖尿病诊断明确,存在严重高胰岛素血症的严重高血糖;存在微量白蛋白尿,故胰岛素抵抗综合征诊断明确。2、患者有双肘关节黑棘皮、多毛及多次流产史,存在严重胰岛素抵抗,查AKA、APF、A-CCP、ANCA、抗dsDNA抗体、抗ENA抗体、ANA均阴性, IGF-1正常,无白细胞和/或血小板减低,无低白蛋白血症,符合A型胰岛素抵抗综合(TAIRS)征,但需完善胰岛素受体基因检查排除此病。
三、 主要诊断:
A型胰岛素抵抗综合(TAIRS)征、2型糖尿病、糖尿病周围神经病变、糖尿病心脏自主神经病变、体位性低血压、糖尿病视网膜病变光凝术后、双眼玻璃体积血、糖尿病肾病IV期。
四、治疗方案:
口服“盐酸吡格列酮分散片、磷酸西格列汀片、伏格列波糖分散片、瑞格列奈片、盐酸二甲双胍片、恩格列净片”,联合睡前皮下注射“胰岛素N注射液”控制血糖。10天后血糖控制达标。
诊疗体会:
胰岛素抵抗:是指各种原因使胰岛素促进葡萄糖摄取和利用的效率下降,机体代偿性的分泌过多胰岛素产生高胰岛素血症,以维持血糖的稳定。当糖尿病患者每天胰岛素总量>2-3U/kg或200-300U/d,空腹胰岛素>70U/L和/或负荷后胰岛素>350U/L,即认为患者存在严重的胰岛素抵抗。
经典胰岛素自身免疫综合征(IAS)的临床诊断标准包括:有典型自发性低血糖症状;血糖多低于2.8 mmol/L;在未接受胰岛素治疗情况下出现高滴度IAA;血浆中免疫反应性胰岛素显著增高;偶有糖尿病症状或尿糖;病理组织学上可见到胰腺增生或多型胰岛组织;并需排除胰岛细胞瘤等其他原因导致的低血糖。目前认为,IAS的发病与HLA具有高度相关性,并与自身免疫缺陷、服用含巯基的药物诱发机体产生IAA有密切关系。国内外也有报道糖尿病患者应用硫辛酸引起的IAS。本患者因为糖尿病神经病变,从入院就应用硫辛酸,但本患者化验IAA阴性,从未发生不明原因的低血糖,故不考虑此病。
外源性胰岛素抵抗综合征( EIAS),是与糖尿病患者注射外源性胰岛素诱导的胰岛素抗体有关的临床综合征,表现为以对大剂量胰岛素不敏感的高血糖和自发性低血糖为特征的血糖波动。1)血糖波动及低血糖反应:血糖与胰岛素治疗的剂量不相吻合,大幅度波动。夜晚及空腹血糖较低,可能出现夜间低血糖,白天及餐后血糖较高。(2)存在胰岛素抵抗,胰岛素降糖效果减弱。实验室检查:胰岛素自身抗体(IAA)升高,一般无抗胰岛细胞抗体和谷氨酸脱羧酶阳性。本患者不符合此病。
B型胰岛素抵抗综合征(TBIRS):多见于中青年女性,是由循环中存在特异性胰岛素受体抗体所致的一种罕见的特殊类型糖尿病,伴严重高胰岛素血症的严重高血糖(和/或低血糖)、潜在的自身免疫性疾病和胰岛素受体抗体阳性。多见于中青年女性,多合并自身免疫性疾病;代谢异常包括血糖异常、IGF-1下降、TG正常低限或降低等;自身免疫异常相关的表现,非特异的表现有白细胞和/或血小板减低、低白蛋白血症、补体下降,还可以有ANA、抗SSA抗体、抗SSB抗体、抗dsDNA抗体阳性。而针对潜在疾病(特别是结缔组织病)的有效治疗可能有益于胰岛素抵抗。该患者入院后查AKA、APF、A-CCP、ANCA、抗dsDNA抗体、抗ENA抗体、ANA均阴性, IGF-1正常,无白细胞和/或血小板减低,无低白蛋白血症,故不考虑此病。
A型胰岛素抵抗综合(TAIRS)征:为常染色体隐性或显性遗传疾病,因胰岛素受体(INSR)基因突变影响胰岛素与胰岛素受体结合,进而引起胰岛素功能障碍。青少年女性多见,主要表现为严重胰岛素抵抗、高雄激素血症、黑棘皮病、月经稀发、多毛、痤疮,可伴多囊卵巢综合征表现。
病因:INSR基因为位于19p13.2-13.3,全长约170kb,由22个外显子和21个内含子组成,其为2个α亚单位和2个β亚单位通过二硫键组成的四聚体,1~11外显子编码α亚单位,12~22 外显子编码β亚单位,编码受体基因中α亚单位基因突变主要为纯合突变或复合突变杂合子,临床多为严重胰岛素抵抗,主要为矮妖精貌综合症(Donohue综合症)或Rabson-Mendenhall综合症,临床罕见,患者预后较差,多在婴幼儿死亡。
TAIRS主要发病机制为INSR基因β亚单位突变,突变表现为酪氨酸激酶活性下降或丧失,也可存在于糖尿病患者或正常人。目前研究已发现INSR基因突变位点约90种,主要表现为错义突变、无义突变,插入、缺失突变,重合重排等,其中错义突变最常见。TAIRS没有明确的诊断标准,主要依据患者是否伴肥胖或脂肪萎缩、高胰岛素血症、黑棘皮症以及高雄激素血症,同时应排除存在高胰岛素血症的其他疾病。根据患者辅助检查结果本患者可以除外B型胰岛素抵抗综合征及胰岛素自身免疫反应综合征。
本患者除了没有PCOS、高雄激素血症外,其他方面均符合TAIRS,我们已留取标本进行基因检测。
治疗:TAIRS治疗无特殊药物,以改善胰岛素抵抗、预防糖尿病长期并发症及减少高雄激素血症的影响为主,同时对症处理。TAIRS预后相对较好。